按病种分值付费(DIP)已成为医保支付方式改革的热点,河南省焦作市是国家DIP改革试点城市之一,自2021年12月起住院费用采用总额预算下按病种分值付费。
焦作市将低于DIP同病种次均住院费用50%(含50%)的病例认定为低倍率病例。低倍率病例占比过高,会导致医疗机构医保统筹基金亏损。
本研究导出2022年1—10月焦作市某三级甲等综合医院DIP结算的所有病例,共计33353例,总结低倍率病例特征,分析产生的原因及影响,并探讨低倍率病例的管理措施,供该类地市级医院参考。
手术科室的低倍率Z51.病例数明显多于非手术科室
低倍率病例情况
(1)低倍率病例占比。
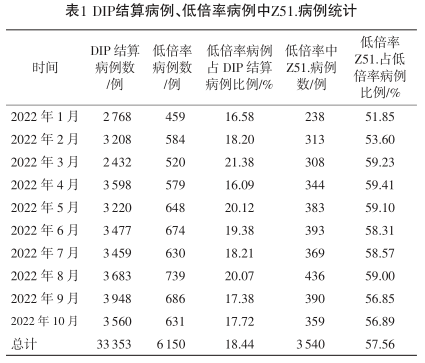
实施DIP以来,2022年医院低倍率病例由1月的459例增加至8月的739例,占比逐月升高。
6150例低倍率病例中,Z51.(包括Z51.001恶性肿瘤术后治疗、Z51.151肿瘤化学治疗疗程的医疗照顾、Z51.951医疗照顾等)病例共计3540例,占57.56%,分布在各月且占比均高于50%(见表1)。因此,本研究重点对DIP结算低倍率病例中的Z51.病例情况进行剖析。
(2)低倍率病例中Z51.病例的科室分布。
3540例Z51.病例分布在29个科室,占医院所有科室的61.70%,病例数多于10例的科室有21个。其中,手术科室的低倍率Z51.病例数共计2512例,明显多于非手术科室的1028例。
低倍率病例与正常费率病例的差异
将3540例Z51.低倍率病例作为观察组(以下简称低倍率组),4835例Z51.正常费率病例作为对照组(以下简称正常费率组),对比两组病例的例均费用、DIP拨付比 、住院天数及治疗方式差异。
(1)例均费用及DIP拨付差异。
分析结果显示,低倍率组例均费用为3521.03元,DIP拨付比57.34%;正常费率组例均费用为10417.62元,DIP拨付比118.51%。
(2)住院天数差异。
根据日间病房的定义,将低倍率组和正常费率组病例住院天数分为0~1天(单日住院)和>1天进行比较。结果显示,低倍率组单日住院病例621例(占17.54%),正常费率组单日住院病例201例(占4.16%)。
(3)治疗方式差异。
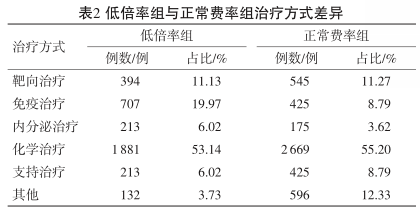
Z51.病例的治疗方式主要有靶向治疗、免疫治疗、内分泌治疗、化学治疗、支持治疗和其他,通过对比,仅免疫治疗占比在低倍率组和正常费率组病例间有较大差异(见表 2)
低倍率病例产生的四个原因和三大负面影响低倍率病例产生的原因
(1)编码错误。
疾病编码是DRG/DIP入组和确定医保支付标准的基础,编码错误可能使病例进入一个权重更高的病组,支付标准远高于实际消耗,造成低倍率。
究其原因,可能是医生对主要诊断选择原则掌握不清,导致编码错误,或者是医生或编码员故意“高编”。
(2)治疗不足。
医院为减少医保超支,可能会出现分解住院、提前出院、挂床住院、低标入院等行为,还有部分患者检查后拒绝治疗或转上级医院救治,其实际的医疗服务提供严重不足,导致资源消耗远低于正常诊疗,产生低倍率。
(3)住院费用转移。
医院将住院费用转移至门诊或者药店,比如部分地区对“双通道”药品的管理不够清晰,既能在医院购买,又能去药店购买,医生让患者带药入院,或者出院后去药店购药,降低了住院费用,导致低倍率。
(4)医保政策漏洞。
DIP支付按照病组的平均费用测算分值/点值,分组不当也会导致进入低倍率。
例如某地脑血管介入治疗病组,将单纯的脑血管造影和脑血管支架植入分入同一病组,在这种情况下,造影病例势必成为低倍率病例。
还有某些一个疗程需要多次住院的疾病,比如恶性肿瘤化疗,往往第一次住院费用花费较多,后几次化疗住院时间较短,药品费用和医疗费用较低,因此医疗总费用很低,极易成为低倍率病例。
低倍率病例的影响
(1)对医院收入的影响。
DIP支付是通过对历史数据的分析挖掘,形成“疾病诊断+治疗方式”的病种组合,以各病种次均住院费用的比价关系形成病种分值,同一病组支付标准一致。
由于低倍率病例的实际医疗费用远低于同病种支付标准,医保部门会认为存在异常行为,不再按照支付标准足额支付,而是根据实际医疗费用打折后支付,如果低倍率病例占比较多,势必造成医院医保统筹基金支出和DIP拨付金额的逆差。
样本医院DIP实际支付数据显示,Z51.低倍率组的DIP拨付比仅57.34%,实际医保统筹基金亏损42.66%。
(2)对来年权重点数或分值测算的影响。
过多的低倍率病例势必会拉低病组的平均住院费用,从而拉低医院来年的病组成本系数(病组成本系数=该医院该病组均费/该地区该病组均费),甚至拉低该地区该病组的例均费用,导致整个地区病组权重下降。
(3)对医保监管的影响。
医院的低倍率病例过多,比如高于结算人数的20%,会引起医保部门的关注,更加严格审核医院是否存在低标入院、分解住院、体检住院等违规行为。
如被查实,医院声誉受损,外加高额赔偿,后果严重。
恶性肿瘤的靶向治疗、免疫治疗和化学治疗占比最多如何解决?
常规管理
一是正确编码。
医院应大力开展针对临床医生和病案人员的培训,帮助其能够正确选择主要诊断,精准编码,准确反映临床诊疗过程,确保每个病例进入合适的病组。
二是规范临床路径,加强医疗行为监管。
规范临床路径可以在保证医疗质量的同时,减少因医生个体习惯而产生的费用差异;同时,明确出入院标准,加强医疗行为监管,从而避免分解住院、低标入院等不合规医疗行为。
三是强化成本核算。
DRG/DIP支付制度改革下,医院在保证数量的前提下,提高医疗质量才能降低医疗成本。因此,医院必须重视精细化运营管理和全成本核算。
一方面,分析科室盈亏和成本消耗,提升医生成本核算意识;另一方面,采取成本控制措施,鼓励医生使用国谈药品和集采药品、耗材,合理控制耗材和药品的用量,积极开展病种成本核算。
四是积极与医保部门沟通。
医院职能科室要深入临床,共同分析目前医保政策存在的漏洞,对政策性问题导致的低倍率病例,应积极向医保部门反馈,完善和优化医保支付政策,如完善分组、开展日间治疗等。
五是加强病例管理
统计显示,样本医院Z51.低倍率病例分布在29个科室,尤其大量存在于手术科室(占比达70.96%),不仅削弱了手术科室的外科能力,而且存在一定程度的资源浪费。
进一步分析Z51.病例发现,恶性肿瘤的靶向治疗、免疫治疗和化学治疗占比最多,合计84.24%。其中,免疫治疗在低倍率病例中的占比明显高于其在正常费率病例中的占比。免疫治疗是目前肿瘤治疗的重要方式之一,因治疗周期短、门诊慢特病报销等因素而出现在低倍率病例终。
调查发现,样本医院肿瘤患者的放化疗一直未统一归口管理,2022年9月部分科室对Z51.病例采用门诊输液模式后,低倍率病例占比和Z51.低倍率病例占比均呈下降趋势。
可见,开设肿瘤日间病房有助于促进医院资源合理配置,提升医疗服务质量及效率,同时节约患者的医疗成本,是传统诊疗方式的完善和补充。
因此,DRG/DIP支付制度背景下医院应重视学科发展,整合现有资源,设立肿瘤日间病房,将Z51.病例集中管理,实现专科专病专治,使手术科室腾出更多的精力和时间发展外科优势病种,这也是目前三级医院比较成熟的经验。







发表评论 取消回复