一、DRG医保支付方式概述
DRG是一种医疗费用支付方式,它的核心理念是“同样的病情,同样的治疗费用”。DRG根据病情和医疗行为将患者分为若干类别,便于确定医疗费用的支付标准。
DRG最早在美国医疗保险体系中出现,目前已经在许多国家广泛使用。2021年11月,国家医疗保障局在发布的《DRG/DIP支付方式改革三年行动计划》(医保发〔2021〕48号)m中明确将全面开启DRG付费方式改革的实施。DRG的实施不仅是医疗服务支付方式的革命性变革,还是倒逼医院加强运营管理的催化剂。
二、构建医院运营管理体系的必要性
2020年12月,国家卫生健康委会同国家中医药管理局联合印发《关于加强公立医院运营管理的指导意见》(国卫财务发〔2020〕27号)(以下简称《指导意见》);2021年9月,国家卫生健康委和国家中医药管理局发布了《关于印发公立医院高质量发展促进行动(2021-2025年)的通知》(国卫医发〔2021〕27号),正式提出运营管理的内涵,同时也对公立医院构建运营管理组织体系提出了具体的任务要求和指导意见。
随着国家相关政策的出台和医保支付改革的深化,公立医院面临着费用成本增加、财务风险加剧的严峻形势。医院要想实现进一步发展,就必须以质量、效率、内涵为驱动,从变革管理机制入手,运用管理手段进行有效的计划、组织、实施、监督,进而推进公立医院服务流程、资源配置和学科发展的转型,为人们提供优质的医疗服务。
三、医保支付改革背景下医院运营管理的难点
(一)缺乏体系化的运营组织保障
与现代企业经济管理相比,我国医疗机构经济管理模式滞后,运营管理意识薄弱,在传统的医院管理路径下,医院管理者得到的反馈可能不完整或不及时,在应对系统性复杂管理项目时,可能出现专业局限或管理缺位的情况。医院缺乏体系化、制度化的组织保障和管理机制,难以推动职能部门间的协同管理和业务部门间的沟通融合,也难以形成合力、发挥医院运营管理的效能。
(二)缺乏一体化的信息数据支撑
DRG支付模式下,医院需要提供大量的临床数据,包括患者的入院信息、主诊断、平均住院日等。如果医院提供的数据质量不高或数据不合理,就会影响DRG的计费和支付,最终影响医院的医保结算收入。信息系统作为医院经济运营分析的数据载体,在无法收集完整和精确数据的情况下,医院的运营管理也将面临很大困难。
四、运营管理体系的构建与完善
医院的运营管理体系是涵盖多个环节的综合性体系,包括医院规划和运营管理、资源配置和使用、财务和成本控制、DRG管理和质量控制等环节。只有使各环节如齿轮般嵌合,才能实现决策层、管理层、业务层,以及不同层级部门之间的同步联动和流畅运转。而探索构建运营管理体系就是为了促进管理环节紧密相扣,促使运营管理效能达到最大化。
(一)建立体系化的运营组织
1.成立医院运营管理委员会。《指导意见》明确医院应成立运营管理委员会,建立并完善医院运营管理组织框架体系和各项规则制度。委员会应由院级领导小组统筹管理,由医院主要负责人任组长,全面负责医院运营管理工作,由总会计师协助主持各项具体工作,各分管领导对具体工作分工负责。运营管理委员会的主要职责是负责医院的战略规划、目标制定和资源调配,以及医院内部各项管理工作的协调和推进,每年由领导小组统筹规划运营管理的工作方向。
2.设立医院运营管理部门。设立运营管理部门,一方面实现整合职能,汇集整合医院信息,实时监控运转状态,开展数据分析及反馈,拟订建议方案,为医院管理者作出精准决策提供支持。另一方面,实现统筹优化,对跨部门重大专项问题,部门之间要加强协作,打破医院信息沟通交流壁垒,实现医院各部门间的横向连接。
3.建立专科运营助理制度。建立专科运营助理制度,通过运营助理了解医院政策方针和运营数据,解读分析数据,发现、反馈临床业务中存在的问题,以问题为导向,助力科主任提升内部运营管理能力,深入临床调研,探讨增效节支措施,推进医院运营管理工作下沉和前移,实现医院管理和业务沟通纵向连接。
(二)强化一体化的信息数据支撑
医院需要对信息化管理体系进行一体化改革。一是从源头做起,规范临床操作和录入流程;二是梳理数据需求,将多系统资源有效整合,包括医院信息系统、财务成本系统、人力资源系统、手术麻醉系统、实验室信息系统等,破除不同系统间的数据联通障碍,实现各类数据的全流程管理;三是统一数据采集口径,制定明确的取数途径和取数标准,实现医疗数据的共享和交换;四是搭建全院数据分析平台,各职能部门共享业务数据和运营数据。医院通过信息管理体系的一体化改革,可以使运营分析工作得到更加准确、全面、完整、多维度的数据支持。
(三)建立精益化的运营分析机制
建立精益化的运营分析机制是DRG管理中至关重要的一步。通过运用数据挖掘和分析技术,医院可以更好地分析数据,从数据中发现问题,多维度、多措并举地对临床业务进行持续改进,推动医院运营管理体系的整体优化。
1.搭建多层次的经济运营分析体系。医院层面,定位医院优势学科。从全院视角宏观掌握医院总体收支结构和运营效率指标,对比临床科室医疗收支结余和DRG支付结余,了解学科盈余情况,通过贡献边际分析,观察科室医疗非药非耗收入在全院的比重和服务量增长率,识别哪些科室是医院的主要结余来源评估科室的贡献度和发展潜力。
学科层面,定位学科优势病组。在基础分析中,对标“国考”和同级别医院标杆,建立科学的指标分析体系观测医院收入结构、成本结构和学科效率差异。在细化分析中,同时运用波士顿矩阵与DRG进行分析;运营收益方面,将临床科室分为内科、外科、妇产科、儿科四个片区,选取例均结余和病例数作为观测指标,以各片区均值为临界值;运营效率方面,选取病例组合指数(CMI)和平均住院日作为观测指标,分别以同级别标杆值和医院目标值为临界值,将学科划分为“优势、潜力、问题、劣势”四个类别。
病种层面,定位主要结余来源病种。运用聚类算法将相似的DRG病种归为同一类别,分析同一类别的DRG病种在医院不同组别内的收入、成本和结余等方面的差异。一方面,分析主要结余来源病种,找出可能存在的优化空间,精益调整病种结构;另一方面,分析高风险病种和亏损病种,观察异动数据,精准定位问题源头,不断优化科室内部管理,助力学科发展。
以某综合型公立医院2021—2022年数据为案例,绘制全院服务量增长率和非药非耗比重分布象限图(见图1)。
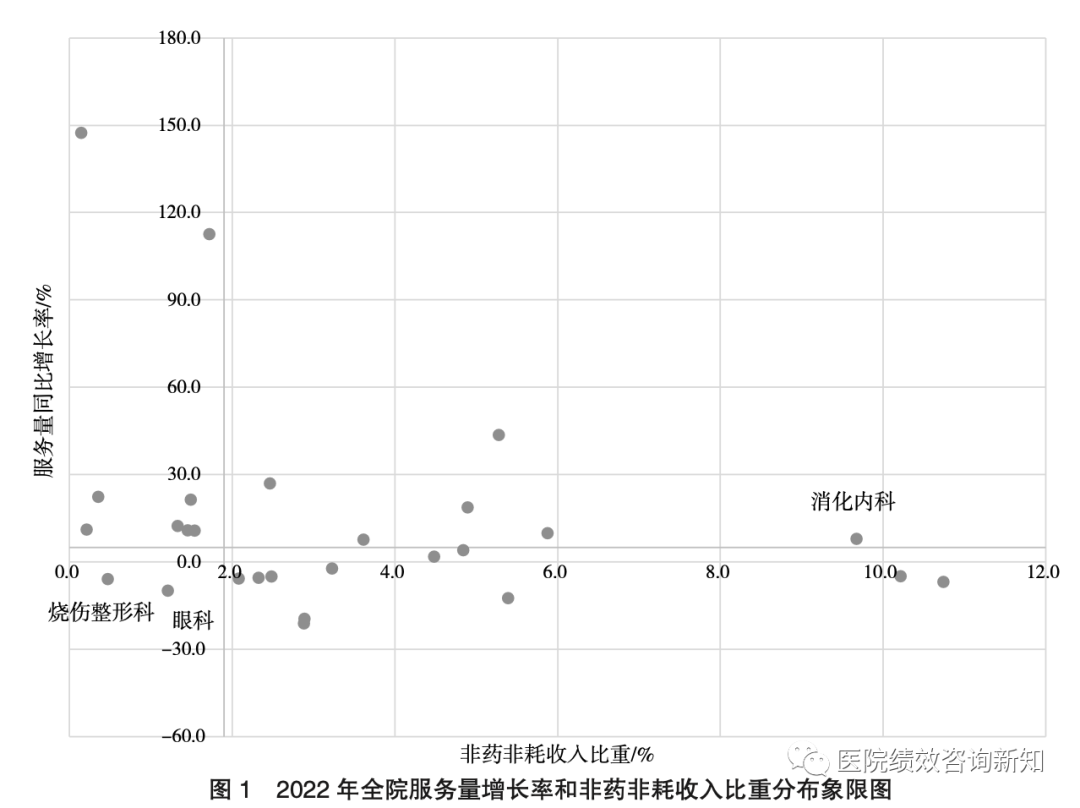 如图1所示,第一象限展示的是该院科室非药非耗收入贡献度在全院中位数2%以上,且服务量增长率超过全院均值水平5%的科室,同时综合2022年度DRG支付盈余情况,可以看出医院服务量同比增长,收入贡献度领先的科室为消化内科。第四象限中,服务量同比负增长,且收入贡献度较低的科室是烧伤整形科和眼科,需要被重点关注。
如图1所示,第一象限展示的是该院科室非药非耗收入贡献度在全院中位数2%以上,且服务量增长率超过全院均值水平5%的科室,同时综合2022年度DRG支付盈余情况,可以看出医院服务量同比增长,收入贡献度领先的科室为消化内科。第四象限中,服务量同比负增长,且收入贡献度较低的科室是烧伤整形科和眼科,需要被重点关注。
运营收益方面,运用DRG组合分析法,选取例均结余和病例数作为观测指标,根据学科发展方向,分别以内科、外科、妇产科、儿科均值为临界值,以该院内科片区为例,建立DRG例均结余与工作量分布象限图(见图2)。该方法可以精准评价各专科DRG病组运行情况,定位该院优势病组。例均结余和病例数均高于内科均值水平的科室有肾内科专业和神经内科专业,此外,消化内科专业病例数最多,但结余情况有提高空间。优势病组是医院住院医疗服务实现结余的主力,也是医院学科发展的核心病组。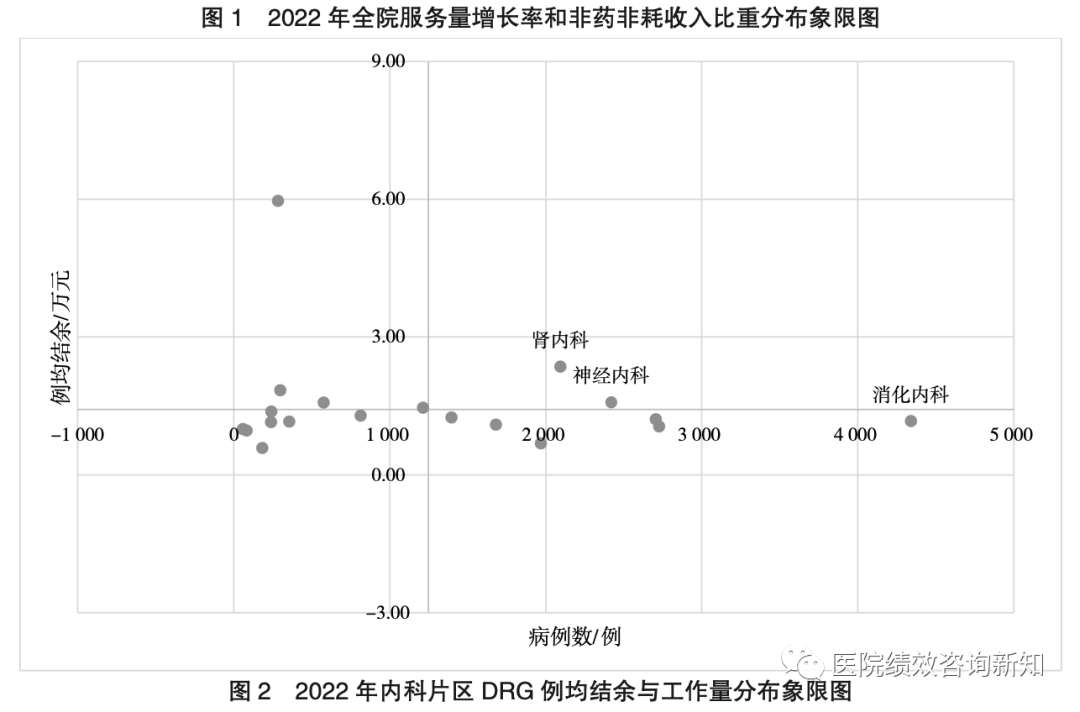
运营效率方面,运用波士顿矩阵分析法,选取CMI值和平均住院率作为观测指标,分别以同级别标杆值和院目标值为临界值,将学科划分为“优势、潜力、问题、劣势”四个类别(见图3)。医院通过评估平均住院日与CMI值的匹配程度,便能够科学评价科室的运行效率。
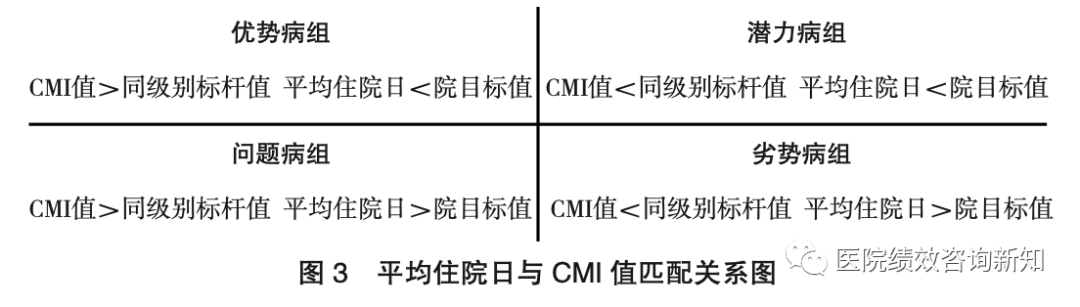 2022年该院优势病组包括肾内科、重症医学科、神经外科;潜力病组包括产科、儿外科等,说明该病组平均住院日少可能是收治病例疑难复杂程度低所致;问题病组包括烧伤整形科、新生儿科、胸外科等,说明该病组收治病例疑难复杂病人较多;劣势病组说明该病组收治病种相对简单且效率低,医务管理部门应以该类病组为重点改善对象,进一步提升运行效率。
2022年该院优势病组包括肾内科、重症医学科、神经外科;潜力病组包括产科、儿外科等,说明该病组平均住院日少可能是收治病例疑难复杂程度低所致;问题病组包括烧伤整形科、新生儿科、胸外科等,说明该病组收治病例疑难复杂病人较多;劣势病组说明该病组收治病种相对简单且效率低,医务管理部门应以该类病组为重点改善对象,进一步提升运行效率。
病种结余方面,该院选择急性心肌梗死、肾透析和肝胆胰系统恶性肿瘤三个病种进行具体分析,发现以下问题:急性心肌梗死和肾透析存在手术风险高、住院时间较长的高风险因素;肝胆胰系统恶性肿瘤平均成本较高,病种结构中药占比往往超支。基于分析与调研,需制定相关对策,包括调整医护比例,完善临床路径,缩短患者术前等待时间,重新评估用药方案。
2.构建运营效果评估体系,形成管理闭环。搭建运营效果评估体系的初期,目标为异动指标管理。建立基础的评估分析体系,定期进行数据分析并汇报反馈,实时关注运营数据,通过数据分析发现运营异常并提出改善建议;中期,目标为重点病组管理。聚焦DRG专病精细化管理,通过构建指标关系图谱进行数据多维度交叉分析,识别关键结果和关键过程指标,进行精准改善管理;后期,目标为事前预测管理。基于学科能力和专科运营结果,优化学科结构以支持医院战略发展规划的实施,通过数据分析构建预测模型,预演管理决策,提高管理决策质量。
五、结语
医保支付改革给医院的运营管理带来的是冲击,也是机遇,医院必须突破传统管理思维,重塑运营管理体系,梳理组织架构,搭建信息支撑体系,完善运营分析与评估机制,为医院客观评价学科发展、规划调整学科布局、精准优化病种结构提供决策依据,指导学科主任合理调配资源,优先发展核心DRG病组和核心技术,实现价值医疗,驱动医院、学科、亚专科可持续健康发展。







发表评论 取消回复