药品零差率政策推行后,医院不再有靠药、卫生材料差价赚取利润的诱因,一些不合理的用药增长,包括高值药材等,就比较好控制。
但是为什么“回扣”还一直存在?
这是因为绝大多数医院的医务人员从诊疗费、手术费、监护费、高级护理费、检查费、检验费等费用中获得的提成比例不高,而且很多医院在通过“全成本核算”后会先将收入发给科室,再分给医务人员,医护的收入还要纳税。
相比之下,回扣更具吸引力,都是现金,不需要纳税,所以医生有诱因去使用回扣高的而不是疗效最好的药品。
“回扣”的查核可以“简单粗暴”地理解为“警察抓小偷”的过程,所谓“道高一尺,魔高一丈”。清华大学医院管理研究院教授钱庆文曾提到:“要抓回扣,医院的供应链就必须透明。”
这场“刮骨疗毒”式的医疗反腐,剑指“全领域、全链条、全覆盖”,对于医疗行业发展来说,是回归“医疗价值”的“好事儿”!
何为患者优先,以价值为导向的医疗?若用美国管理学家迈克尔·波特的理念来定义价值,计算公式为:价值=质量/成本。
价值本身是有“绝对”定义的,是可量化的。
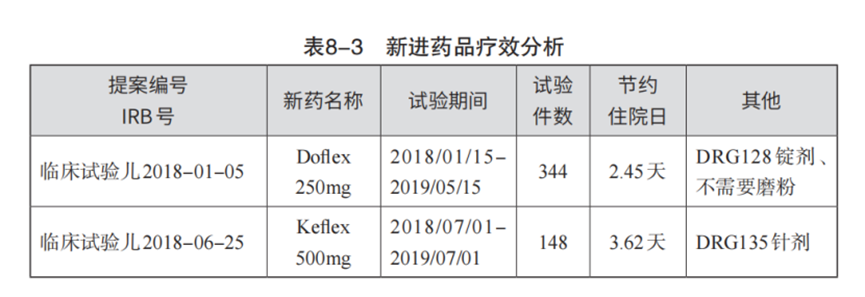
如下图为某医院针对DRGs的管理在引进新药上的临床实验所整理的分析。
在DRG支付制度下,医疗效果的好坏和使用的药品大多时候成正比,较高的价位才能买到较好的药品,作用在患者身上就是并发症少、住院日短,医院与医师都能因患者早日痊愈出院而获益。因此,提高疗效和缩短住院日,就成了财务管理的重心。
通过这样的分析可以看出,儿科引进两种新药,即Doflex和Keflex,都有缩短住院日的疗效。
分析后发现,引进第一种药品,患者可提前2.45天出院,医疗质量保持不变。用临床路径及全成本核算精算后得出,全疗程可节约人民币362元,而新药全疗程约增加人民币145元。在不改变医疗质量的前提下,可节约人民币217元(362-145)。全年DRGs128元,共计约554例,最终可节约120,218元(217× 554)。
再如某医院DRG施行后对使用耗材的分析表:

A品牌目前有两个竞品,医院正在考虑是否用B品牌和C品牌取代原来的A品牌。使用B品牌对医疗服务的质量并没有显著改善,只是价格比较便宜,从37元降到了30元。替换后,第一年可节约2,400人×(37-30)=16,800元。
C品牌比A品牌贵了4元,但可节约0.94天住院日(院内人体实验委员会证明),如果换成C品牌,成本将提高(2,400人×4元)=9,600元。但是因为一年节省了2,400人×0.94天=2,256住院日,每个住院日的利润是388元(收费1,355元–成本967元),算下来可增加388元×2,256住院日=875,328元。
两相比较下,C 品牌的成本效益高于 B 品牌,故应选用 C 品牌。
因此,相信以后的药品采购并非“唯便宜论”,也并非接连不断地“降价”这一个出路。
这就需要医院管理者会算价值“综合账”,通过优化用药方案、严格药物使用指南、合理的用药评估等方式来平衡成本与病患疗效。
在药物选择上,采购用于患者身上疗效好、并发症少、住院日短,医院与医师都能因患者早日出院而获益的药品。
对于医疗行业从业者来说, 下一场“竞技赛”,就得拿出“真本事”,研究专业促进知识赋能自己,需要更加关注医院的成本控制和药物的价值。
医药代表要懂药品,扮演好药企与医生之间的桥梁角色,及时向医生传递最新的药物研发成果等,促进生产和实践层面的对接。若还会算“综合账”,为医院提供效果与成本之间的价值信息,无疑是被需要的。
所以,在医疗反腐的浪潮下,医药代表与其恐慌焦虑,不如借此时机,用知识赋能自己才是长久之计!







发表评论 取消回复